Un workshop en Uruguay planteó la remisión como meta en enfermedades inflamatorias crónicas, destacó el rol del FNR y evidenció barreras de acceso, diagnóstico y seguimiento en el sistema de salud.
Remisión en enfermedades inflamatorias: cambios y desafíos en Uruguay
La idea de “convivir con la enfermedad” empieza a ser cuestionada por un nuevo paradigma terapéutico que gana terreno en Uruguay: no conformarse con paliar síntomas, sino apuntar a la remisión. Así se desprende del workshop “Remisión en enfermedades reumáticas e inflamatorias”, organizado con participación de la Alianza de Pacientes Uruguay, especialistas médicos y actores del sistema de salud, según la gacetilla de prensa difundida por esa organización.
El encuentro puso en discusión un concepto que, hasta hace pocos años, parecía lejano para miles de personas con patologías crónicas: que la remisión —es decir, el control total o casi total de la enfermedad— no es una quimera, sino un objetivo clínicamente alcanzable en afecciones como la artritis reumatoidea, la psoriasis o la enfermedad de Crohn.
Detrás de esa afirmación hay un cambio de mirada. Durante décadas, muchas de estas enfermedades se abordaron desde una lógica reactiva: tratar brotes, contener el dolor, minimizar daños. Hoy, según los expertos reunidos en el workshop, el eje debería ser preventivo y proactivo: diagnosticar temprano, iniciar tratamiento oportuno y sostener una adherencia estricta.
Una problemática que atraviesa a miles de uruguayos
Las enfermedades inflamatorias crónicas no son marginales. Afectan a una porción significativa de la población y atraviesan edades, profesiones y territorios. No solo generan dolor o limitaciones físicas; también impactan en la vida laboral, las relaciones sociales y la autonomía cotidiana.
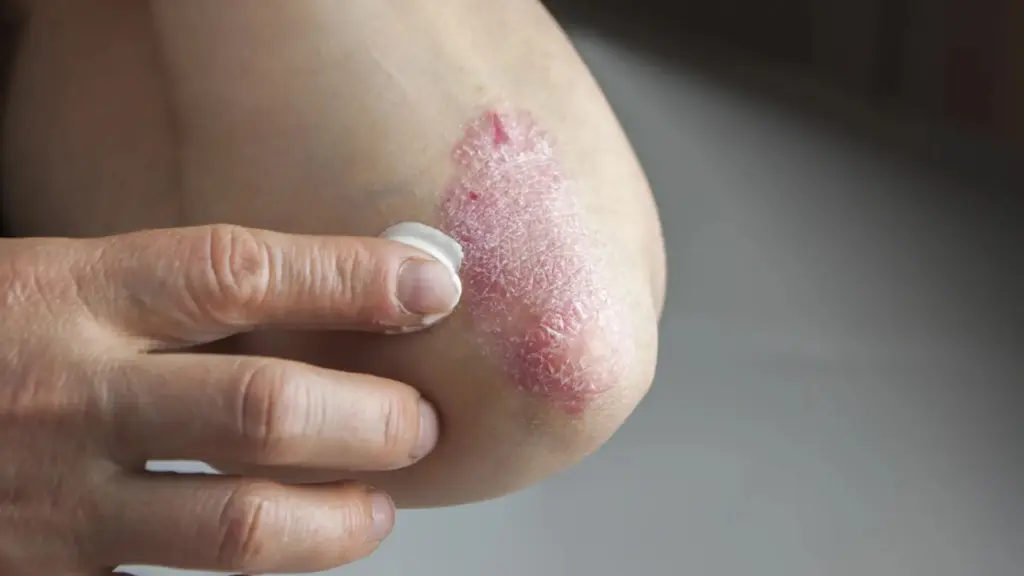
En la gacetilla se recuerda que estas patologías incluyen afecciones dermatológicas como la psoriasis o la dermatitis atópica; reumáticas como la artritis reumatoidea; e intestinales como la enfermedad de Crohn o la colitis ulcerosa. Todas comparten un rasgo: cuando están mal controladas, deterioran de forma progresiva la calidad de vida.
La remisión, en este contexto, no significa “curación”, sino control sostenido de síntomas y marcadores de actividad de la enfermedad. Traducido a la vida real: menos dolor, menos brotes, menos ausentismo laboral, más posibilidades de participar en actividades sociales, recreativas y familiares.
Las barreras del sistema: diagnóstico tardío y desigualdad territorial
Sin embargo, el workshop no fue una celebración acrítica. También dejó en evidencia obstáculos estructurales que siguen pesando sobre el sistema de salud uruguayo.
Entre los principales desafíos señalados aparecen:
- Retrasos en el diagnóstico, que pueden hacer perder una “ventana de oportunidad” clave para frenar el avance de la enfermedad.
- Desigualdades en el acceso a especialistas según la geolocalización, con dificultades mayores en el interior del país.
- Costos y tiempos de los análisis necesarios para el seguimiento clínico.
- Diferencias en las rutas de atención entre medicina familiar, reumatología, gastroenterología y dermatología, que pueden generar trayectorias asistenciales fragmentadas.
Estos problemas no son menores: pueden marcar la diferencia entre un paciente que logra remisión y otro que queda atrapado en un ciclo de recaídas y deterioro progresivo.
El rol del FNR: tratar hacia un objetivo medible
Uno de los ejes más discutidos fue el papel del Fondo Nacional de Recursos (FNR) en la cobertura de tratamientos innovadores. Según explicó la Dra. Fernanda Athayde, especialista en Reumatología e integrante de PANLAR y de la Sociedad Uruguaya de Reumatología (SUR), el modelo del FNR introduce un cambio cultural en la práctica médica.
Al exigir evidencia objetiva de respuesta clínica para mantener la cobertura de ciertos tratamientos, el FNR desplaza el foco desde “seguir tratando” hacia “tratar para alcanzar un resultado medible”: la remisión o, al menos, una baja actividad de la enfermedad.
En palabras de Athayde, este esquema obliga a un monitoreo más sistemático, incentiva ajustes terapéuticos cuando es necesario y reduce el riesgo de inercia médica. En enfermedades inflamatorias crónicas, el control temprano y sostenido no solo mejora la calidad de vida presente, sino que cambia el pronóstico a largo plazo.
¿Y después de la remisión?
Un punto especialmente relevante del debate fue qué ocurre una vez alcanzada la remisión. Para Athayde, no basta con exigirla: también hay que respetarla.
Si un tratamiento demuestra eficacia sostenida, cambiarlo por razones no médicas puede exponer al paciente a recaídas, pérdida de respuesta o fenómenos de inmunogenicidad. Desde esta perspectiva, el enfoque del FNR —basado en registros de respuesta— no solo impulsa mejores resultados clínicos, sino que también brinda argumentos para sostener lo que funciona.
La voz de los pacientes y un modelo centrado en las personas
Más allá de la discusión técnica, el workshop dejó un mensaje político y sanitario claro. La Alianza de Pacientes Uruguay reafirmó su compromiso con un modelo de atención centrado en las personas, orientado a la remisión sostenida como objetivo terapéutico.
Ese modelo, según la organización, debería sustentarse en cuatro pilares irrenunciables:
- Diagnóstico temprano.
- Tratamiento oportuno.
- Adherencia rigurosa al tratamiento indicado por el equipo médico.
- Seguimiento continuo con acceso equitativo y cuidado interdisciplinario.
A esto se suma un componente no menor: escucha activa y decisiones compartidas entre médicos y pacientes.
Un horizonte prometedor, con cuentas pendientes
El workshop dejó la sensación de que Uruguay avanza en la dirección correcta, pero aún con baches por resolver. La remisión ya no es una palabra abstracta en congresos médicos, sino una meta tangible para miles de personas. Sin embargo, su implementación plena choca con desigualdades territoriales, tiempos del sistema y barreras de acceso que todavía requieren respuestas de política pública.
Mientras tanto, el debate abierto por la Alianza de Pacientes Uruguay instala una pregunta incómoda pero necesaria: ¿está el sistema de salud preparado para pasar de gestionar enfermedades crónicas a perseguir su remisión como estándar?
La respuesta, por ahora, parece ser un “sí, pero…”.





